

睡眠時無呼吸症候群にお悩みの方へ
いびきをがーがーかいていてうるさいと家族の方から苦情が出ている方、昼間眠くて困る、仕事をしていても集中できず、ぼーっとしている、クルマを運転していてよく事故しそうになる、そんなお悩みをお持ちの方はおられませんか?
これらは実は睡眠時無呼吸症候群という病気でおこっている可能性があります。
睡眠時無呼吸症候群は寝不足からくる病気(高血圧や心臓病)を引き起こすだけでなく、集中力が低下することから仕事で結果を残せず会社での立場が厳しくなったり、交通事故をおこしたりして、患者さんの社会的な立場も脅かすこわい病気なのです。
でも、心配はありません。きちんと診断して原因をつきとめ、その対策を立てることでより深刻な状態になるのを防いだり、病気を改善することが可能です。
まずは、実際に寝ている時にどれくらい無呼吸が起こっているのかの確認がカギになりますが、患者さん自身の日中の症状としては、起きた時の頭痛、頭の重い感じ、昼間の眠気、集中しにくい、忘れやすい、イライラするといったことがあります。
思い当たる症状のある方は早速お医者さんで相談してみましょう!




いびきの秘密
いびきは、患者さんがわからず、周囲の方だけが迷惑するので、社会生活上非常に困った症状です。
いびきというのは息の通り道が狭くなるので、一生懸命に体が息をしようとした結果起こります。
この原因はお子さんと大人の方では変わってきます。お子さんは主に扁桃腺(口蓋扁桃といいます)が大きいのが原因ですが、大人の方はいろいろな要素があります。それは、体重の増加、お酒、寝ている時の姿勢などです。
ただし、医学的にはいびきにはもっとコワイ要素が含まれています。それは「睡眠時の無呼吸」です。
息の通り道が狭くなりすぎると、十分に息をすることができず、息が止まってしまうのです。
これが特に10秒以上続くとこの睡眠時無呼吸症候群の可能性が高くなってきます。
睡眠時無呼吸症候群がひどくなると病気になりやすくなったり、仕事でミスをしたり交通事故を起こしやすくなったりと大変困った状況になります。
たかがいびきと思わず、無呼吸もおこしているようであれば、一度お医者さんで相談してみましょう。

そもそも睡眠時無呼吸症候群って何?
睡眠時無呼吸症候群とは、寝ている時に息が止まることを繰り返し、寝不足の状態になることで、病気になりやすくなったり、仕事に集中できない、クルマで事故をおこすといった患者さんの生活基盤にも影響を与える可能性のある病気です。
この病気には大きく分けると二つのパターンがあります。
一つ目は息の通り道がせまくなって起こるもので、大きないびきをかいたりもします。これを閉塞型と呼びます。
二つ目は脳の病気により息をするように指示を出す脳の一部が異常をきたしておこるものです。心臓病(心不全)の方にもみられます。これを中枢型と呼びます。
この病気を放っておくと、高血圧や糖尿病などの生活習慣病がおこりやすくなるだけでなく、心筋梗塞や脳梗塞といった重い病気にもなりやすくなります。




睡眠時無呼吸症候群の検査
睡眠時無呼吸症候群は、「寝ている状態」での異常なので、通常の診察では病気を見つけることができません。
眠った状態での検査が必要になります。
この検査では、眠っている間に検査装置を装着します。みぞおちの部分に検査装置をつけたバンドを巻いて、指にセンサーを装着し、鼻にも器具を装着します。
これにより、呼吸の状態やいびきの程度、睡眠中の体内酸素量といった情報が得られます。
検査中に寝返りを打ったり、起き上がることもできます。トイレにも自由に行けます。
当院では入院せずに自宅でできる検査を導入していますので、仕事を休むことなく、自宅で検査を行うことが可能です。
この無呼吸の検査は「終夜睡眠ポリグラフ」といい、保険診療が可能です。保険点数は720点で、検査費用は3割負担の方は2160円、1割負担の方は720円です。なお、受診の際はこの検査費用に比べ初診料あるいは再診料などの費用もかかります。
睡眠時無呼吸症候群の治療法

睡眠時無呼吸症候群では、手術的治療と保存的治療(手術をしない)があります。
手術的治療
特にお子さんに多いのですが、扁桃腺(口蓋扁桃といいます)が大きくて息の通り道の邪魔になっている場合です。お子さんの場合は、扁桃腺と同じもので鼻の奥にあるアデノイドという組織も大きくなって鼻からの呼吸を邪魔している場合が多いので、扁桃腺と一緒にアデノイドもとります。
大人の方の場合は、アデノイドは縮んでいるので、アデノイドはとらずに扁桃腺だけとって、さらに扁桃腺のまわりの粘膜も少し切って切り口を縫い合わせて扁桃腺があったのどの入り口が広がるようにします。
保存的治療
体重の増加により息の通り道が狭くなっていることが多いので、睡眠時無呼吸が起こり出す前と比べて体重の増加があれば、「緩やかに」減量することを勧めます。これは急激な減量はリバウンドで逆に体重が増加する場合があるからです。
減量と平行して呼吸状態を改善させる治療を行います。これは寝ている時に鼻から空気を呼吸に合わせて送り込む機械を装着します(Continuous Positive Airway Presssure(経鼻的持続陽圧呼吸療法):頭文字をとってCPAP治療と呼びます)。

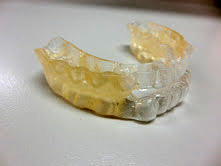 CPAP治療は簡単で確実に効果を得られますが、治療をやめるとまた無呼吸になってしまうので、合わせて減量も進めていくことが大切です。
CPAP治療は簡単で確実に効果を得られますが、治療をやめるとまた無呼吸になってしまうので、合わせて減量も進めていくことが大切です。
また、睡眠時無呼吸症候群では飲酒は無呼吸を悪化させるので、寝る直前のお酒は控えるようにしていただきます。
無呼吸の程度が軽ければ歯に装着して、息の通り道を広げるマウスピース療法を行う場合もあります。
治療の手順
睡眠時無呼吸症候群では、治療は大きく分けると、お子さんの場合と大人の方の場合で変わってきます。
お子さんの場合

大人の方の場合
通すカメラ)でのどの奥に息がつまる原因がないか調べます。
なお、無呼吸の程度が軽ければ歯に装着して、息の通り道を広げるマウスピース療法を行う場合もあります

-



-
患者さんの声
睡眠時無呼吸症候群について患者さんからよくいただく質問やその回答をご紹介します。睡眠時無呼吸症候群は知らないでいると、日常生活に非常に大きな影響が出てきます。社会生活や健康に影響が出る前に対策を立てないと、かなり深刻な事態になりかねません。睡眠時無呼吸症候群についてご自身の症状に心あたりのある方、是非ご一読ください。

-
患者さんの声1
家族からいびきがうるさい、息が止まって死んでしまわないか心配といろいろ言われて、受診してみました。睡眠時症候群ということがわかり、のどの息の通り道を広げる手術を勧められました。とても不安だったのですが、思い切って手術したところ、いびきはすごい減って、息も止まらなくなった!と家族から大好評です。自分でも手術する前よりも寝覚めがいい気がします。お医者さんで相談してみてよかったです。

-
患者さんの声2
前から眠りにくい気がしていて、最近は昼間もぼーっとすることが多く、いびきもひどいわよと妻からも言われたりして検査を受けてみました。のどにできものがないかも心配でしたが、できものはなく、睡眠時無呼吸症候群と言われました。この何年か体重が増えていて、これが原因でしょうということで、晩酌を控えたり散歩をしたりして体重を減らすようにしています。いびきが減ってきた、寝ている時しんどくなさそうと妻も喜んでいて、学生の頃の体重に戻せるようにがんばろうと思います。
よくある質問

睡眠時無呼吸症候群の検査や治療を受けていただいた患者さんからよくいただくご質問をまとめました。
ぜひご覧いただき、「仕事が忙しくてなかなか受診できないんだよなぁ」という方も、一度耳鼻科のお医者さんで相談されることをお勧めします!
- 忙しくてなかなか病院に行けません。検査はどれくらい時間がかかるのですか?
- 睡眠時の無呼吸の検査はご自宅で寝ている間にできますので、クリニックでは診察を受けるだけで検査に時間をとられることはありません。
検査自体は一晩、5時間程度睡眠をとっていただいている間に検査は終わります。
また、自宅での検査でより精密検査が必要な方には夜検査だけに一泊入院できる病院をご紹介しますので、この場合もいちいち検査の相談に平日の午前中に何時間も病院で待ったりする必要はありません。
- 家でできる治療があると聞いたのですが、どんな治療でしょうか?
- 寝ている時に呼吸状態に合わせて空気をのどの奥に送り込む機械を使います。
口にマスクのような装置をつけるだけです。月に1回クリニックを受診して体調などのチェックや今後の治療の相談をしていきます。
この機械を使って呼吸状態は改善しつつ、例えば体重の増加が無呼吸の原因であれば減量を引き続き進めていくなど全身状態を改善する対策をしていくことがポイントです。
- 自宅での睡眠中に機械を装着して検査をするそうですが、特に気をつけることはありますか?
- この検査の利点は、「自宅でできる」、「普段通りの生活ができる」点です。
寝ていて寝返りをうつのも問題はなく、夜中にトイレに起きるのも構いません。
機械を装着してからものどが渇いたら、水を飲んだりするのもOKです。
ただし、検査の精度を高めるために5時間以上機械を装着したまま睡眠をとっていただく必要があります。
- 夫の息が夜止まります。睡眠時無呼吸症候群でしょうか?
- その可能性があります。
ただし、「息が止まる」程度により睡眠時無呼吸症候群であるか、そうでないか診断が変わってきます。
患者さんによっては深酒をしたりした時だけ大きないびきや睡眠時の無呼吸がおこる方もおられます。
まずは通常の睡眠で無呼吸があるのか、あるとしたら無呼吸はどれくらいで、どんな治療をした方がいいのかなどまず自宅で検査をしてみることをお勧めします。
- CPAPをしてみたのですが、しんどくてマスクを外してしまいます・・・
- 睡眠時無呼吸症候群を放置するのは危険です。初めはしんどくても、だんだんと慣れていきますので、少しずつ装着する時間を長くしていきましょう。
もしCPAPを続けるのが難しければマウスピース療法についても、治療を受けている医療機関で相談することをお勧めします。睡眠時無呼吸症候群と診断されている方は、保険診療でこのマウスピース療法を受けることができます。

院長ごあいさつ
すごいいびきで家族から眠れないと苦情がでる、そんな悩みをお持ちの方、もしかしたら寝ている時に息が止まっていませんか?特に寝ている時に息が止まる時間が10秒以上になってくると「睡眠時無呼吸症候群」の可能性があります。この睡眠時無呼吸症候群という病気は、睡眠不足から高血圧や心臓病になったりするだけではありません。日中に集中力の低下から仕事の効率が低下したり、交通事故をおこしやすくなったりするといった、人生をも左右しかねない要素を含んでいます。
お子さんは扁桃腺が大きいことが原因のことが多いのですが、大人の方の場合には扁桃腺の大きさ以外にもいろんな原因の可能性があります。体重の増加、アルコール、寝ている時の姿勢などの要素が重なっておこります。
この原因を突き止めることで、ダイエットをする、のどの息の通り道の狭い部分を広げる手術をする、時には呼吸状態を早急に改善させるために寝ている時に呼吸状態を改善する機械を口に装着する治療を開始するなど、具体的な対策を立てることが可能になります。
のどの奥にできものがあったりすると、それに対する手術が必要になることもあります。いびきや睡眠時の無呼吸(日中の眠気が強いとか仕事に集中できないとかの症状を含む)で思い当たる節のある方は、一度耳鼻科でのどの奥のチェックや寝ている時の無呼吸がどの程度おこっているかの検査の相談をされることをお勧めします。
医師略歴
院長:宮原 孝和(みやはら たかかず)
1967年生まれ
1993年 高知医科大学医学部卒業
1993年 高知医科大学医学部附属病院 研修医
1994年 いなん病院 医員
1995年 高知市立市民病院 医員
1996年 岡山済生会総合病院 医員
2005年 同 医長
2006年 みやはら耳鼻咽喉科を開設
免許及び資格
1993年 医師免許 取得
1998年 日本耳鼻咽喉科学会専門医


